L'anesthésie WALANT : une révolution en chirurgie de la main
Dans le domaine de la
chirurgie de la main et du membre supérieur, l'innovation et la précision sont au cœur des avancées médicales. Parmi ces progrès, l'anesthésie WALANT (Wide Awake Local Anesthesia No Tourniquet) se distingue par son approche révolutionnaire en chirurgie de la main, du poignet, du coude et de l'épaule. Cette méthode, qui combine l'anesthésie locale sans utilisation de garrot, offre de nombreux avantages tant pour le patient que pour le chirurgien. Dans cet article, nous explorerons en détail ce qu'est l'anesthésie WALANT, ses avantages, son application et ce que cela signifie pour l'avenir de la chirurgie orthopédique.
Qu'est-ce que l'anesthésie WALANT ?
L'anesthésie WALANT est une technique d'anesthésie locale qui permet d'effectuer des interventions chirurgicales sur des patients éveillés, sans recours à un garrot. Elle utilise une solution d'anesthésique local mélangée à de l'épinéphrine pour prolonger l'effet anesthésiant et réduire le saignement pendant l'opération.
Cette méthode présente plusieurs avantages clés :
- Réduction du stress opératoire : Le patient reste conscient, ce qui permet une communication continue avec le chirurgien et réduit l'anxiété.
- Recouvrement rapide : L'absence de garrot et l'utilisation minimale de médicaments facilitent une récupération plus rapide.
- Diminution du risque de complications : Le risque de complications liées à l'anesthésie générale et à l'utilisation d'un garrot est considérablement réduit.
Application de l'anesthésie WALANT en chirurgie
Procédures courantes
L'anesthésie WALANT est particulièrement adaptée pour de nombreuses interventions chirurgicales de la main et du membre supérieur, telles que les réparations de tendon, les libérations de nerfs, et certaines procédures sur les os et les articulations. Sa précision et sa sécurité en font une option privilégiée pour les chirurgiens et leurs patients.
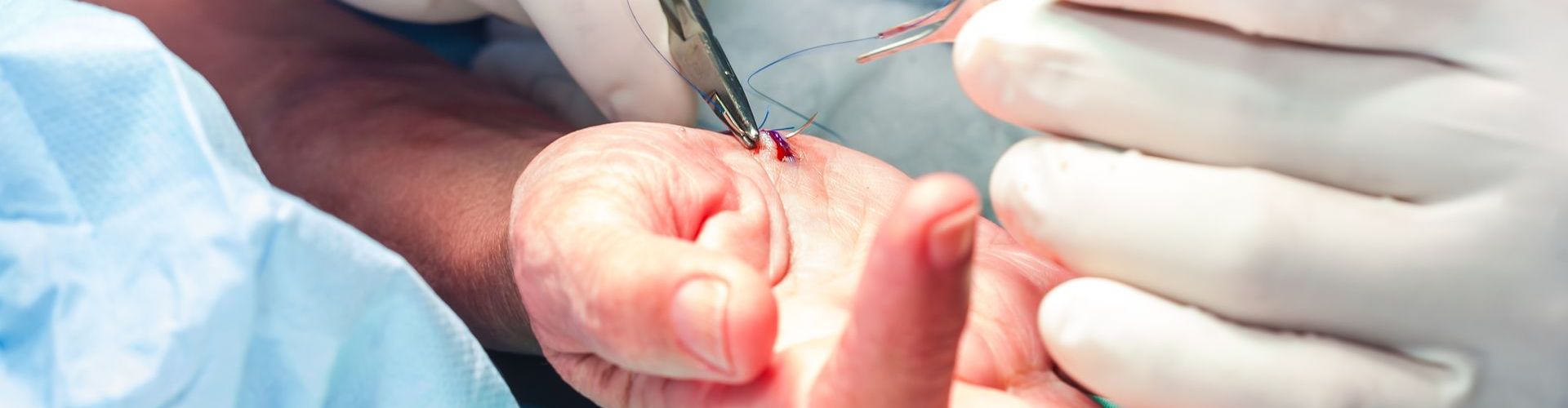
Processus
Le processus implique l'injection de l'anesthésique local directement dans la zone d'intervention. L'épinéphrine ajoutée réduit le flux sanguin, permettant une chirurgie plus propre et plus précise. Le patient reste éveillé tout au long de la procédure, capable de fournir des retours immédiats, ce qui est particulièrement utile lors de la réparation des structures fonctionnelles de la main.
Les avantages pour le patient et le chirurgien
Pour le patient
- Confort : L'absence de douleur pendant et après l'opération, sans les inconvénients de l'anesthésie générale.
- Sécurité : Moins d'effets secondaires et de complications post-opératoires.
- Efficacité : Récupération plus rapide et retour à la vie quotidienne et au travail en moins de temps.
Pour le chirurgien
- Précision accrue : La capacité à interagir avec le patient permet d'ajuster finement la chirurgie en temps réel.
- Efficience : La réduction des temps de préparation et de récupération permet une meilleure gestion du temps opératoire.
- Satisfaction : Une amélioration nette des résultats chirurgicaux et de la satisfaction des patients.
L'anesthésie WALANT transforme la pratique de la chirurgie de la main, offrant une alternative sûre, efficace, et patient-centrée à l'anesthésie traditionnelle. Elle illustre parfaitement comment l'innovation médicale peut améliorer à la fois l'expérience chirurgicale et les résultats pour les patients. En tant que chirurgiens orthopédiques spécialisés, l'adoption de cette technique nous permet de repousser les limites de ce qui est possible en chirurgie de la main, tout en assurant la sécurité et le confort de nos patients.