Entorses et luxations des doigts chez les basketteurs et handballeurs : comment protéger ses mains ?
Les
sports de ballon
tels que le basket-ball et le handball
sollicitent fortement les mains, et plus particulièrement les
doigts, exposés à de nombreuses contraintes lors des réceptions, des tirs ou des contacts. Les
entorses et
luxations digitales figurent parmi les blessures les plus fréquentes dans ces disciplines, touchant aussi bien les sportifs amateurs que professionnels. Bien que souvent minimisées, ces lésions peuvent entraîner des douleurs persistantes, une perte de mobilité, voire des séquelles fonctionnelles si elles ne sont pas correctement prises en charge.
Mécanismes et circonstances des traumatismes
Lors d'un match ou d'un entraînement, les doigts peuvent être heurtés brutalement par le ballon, coincés dans un maillot, ou tordus lors d'un contact avec un adversaire. Ces impacts peuvent entraîner :
- Une entorse, dûe à un étirement ou à une rupture partielle ou complète des ligaments articulaires.
- Une luxation, où l’articulation perd son alignement normal. Elle peut être réduite spontanément ou nécessiter une manipulation.
- Une fracture-luxation, associant une atteinte osseuse à une désaxation articulaire.
Les articulations interphalangiennes proximales (IPP) et métacarpo-phalangiennes (MCP) sont les plus touchées, en particulier au niveau de l’index et du majeur.
Symptômes et premiers gestes
Les signes cliniques varient selon la gravité de la lésion :
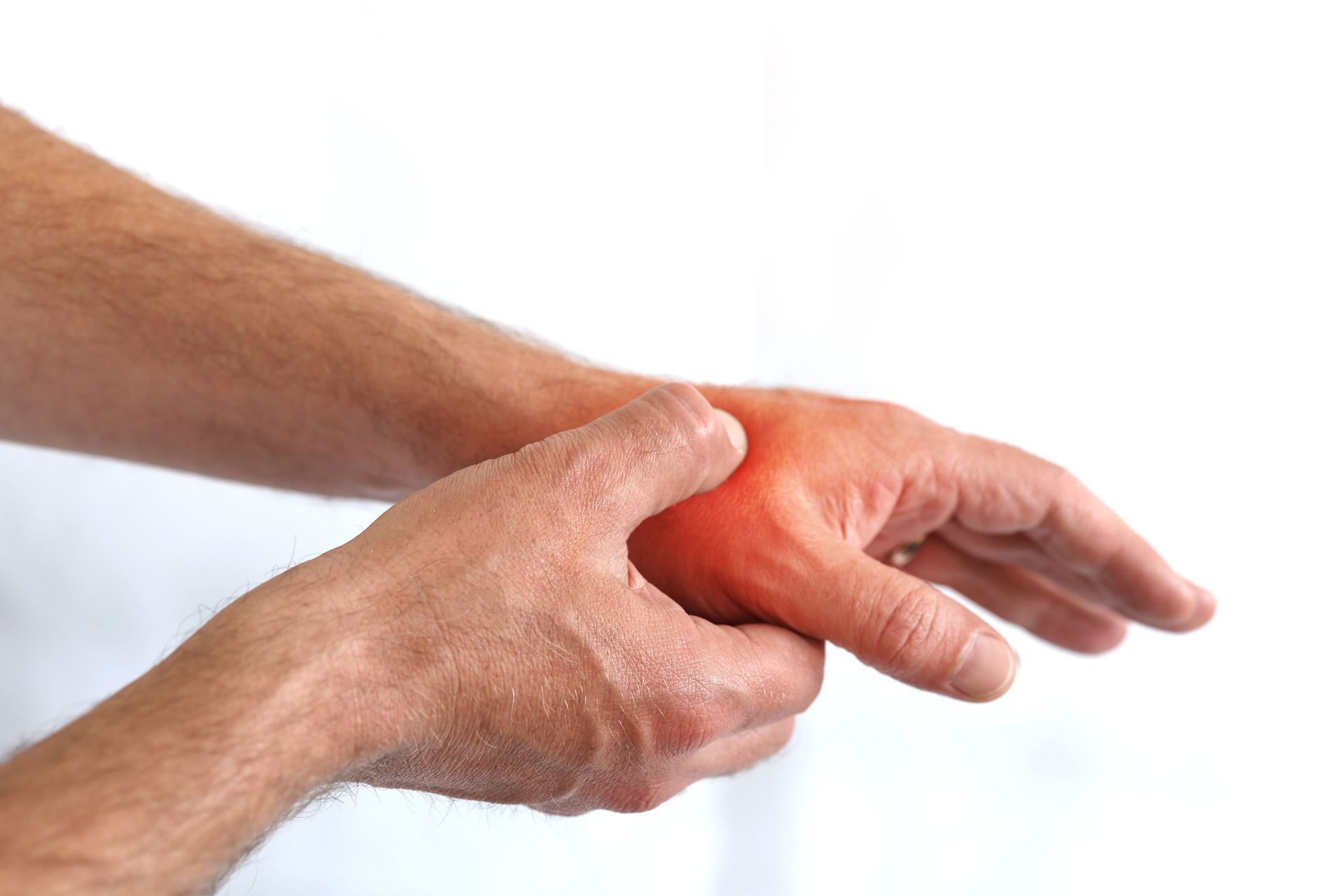
- Douleur aiguë immédiate, parfois avec craquement ressenti.
- Gonflement rapide de l’articulation.
- Déformation du doigt (en cas de luxation).
- Difficultés à mobiliser le doigt.
- Sensation d’instabilité ou de faiblesse.
En première intention, il est recommandé d’arrêter l’activité, d’appliquer de la glace, de surélever la main et, si besoin, de maintenir le doigt en position neutre. Toute suspicion de luxation ou de fracture nécessite une
consultation médicale urgente avec un chirurgien de la main tel que le Dr Charles Bijon.

Diagnostic
L’examen clinique permet de localiser la douleur, de tester la stabilité articulaire et d’évaluer les amplitudes. Une radiographie est systématiquement indiquée en cas de traumatisme digital pour rechercher une fracture ou une luxation associée. Dans certains cas, une IRM ou une échographie peuvent être utiles pour apprécier les lésions ligamentaires ou tendineuses.
Traitement des entorses et luxations digitales
Traitement fonctionnel
La majorité des entorses bénignes peuvent être traitées sans immobilisation rigide. Un strapping entre le doigt atteint et le doigt adjacent permet de conserver une certaine mobilité tout en assurant une stabilité suffisante. La reprise sportive est possible en quelques semaines avec une protection adaptée.
Immobilisation
En cas d’entorse plus sévère ou de luxation réduite, une immobilisation temporaire par attelle peut être indiquée pendant une à trois semaines, selon la lésion.
Chirurgie
Un traitement chirurgical peut s’avérer nécessaire en cas de fracture instable, de luxation récidivante ou de lésion ligamentaire complexe avec instabilité articulaire majeure. L’intervention vise à rétablir la stabilité et à préserver la mobilité articulaire.

Rééducation et reprise du sport
Quelle que soit la gravité de la lésion, une rééducation précoce est essentielle pour éviter l’enraidissement articulaire, très fréquent au niveau des doigts. Le travail porte sur la mobilité, la force de préhension, la coordination et le retour progressif aux gestes spécifiques du sport.
La reprise du basket ou du handball se fait généralement entre 3 et 6 semaines, selon la nature de la lésion, avec parfois le port d’une protection sur le doigt.
Prévention : comment protéger ses mains ?
- Travailler le renforcement des muscles intrinsèques de la main pour améliorer la stabilité digitale.
- Pratiquer des exercices de mobilité articulaire pour conserver une bonne amplitude.
- Utiliser un strapping préventif en cas d’antécédent ou de fragilité résiduelle.
- Éviter les reprises trop précoces après une blessure.
- Adapter l’entraînement pour réduire les situations à risque (tirs en extension, réceptions mal contrôlées).
Conclusion
Les entorses et luxations des doigts sont des lésions fréquentes chez les basketteurs et handballeurs. Une prise en charge rapide et adaptée, associée à une rééducation précoce, permet de retrouver une fonction optimale. La prévention par le renforcement et la protection des doigts est essentielle pour éviter les récidives et les séquelles fonctionnelles.