Quelle est la cause de la maladie de Dupuytren ?
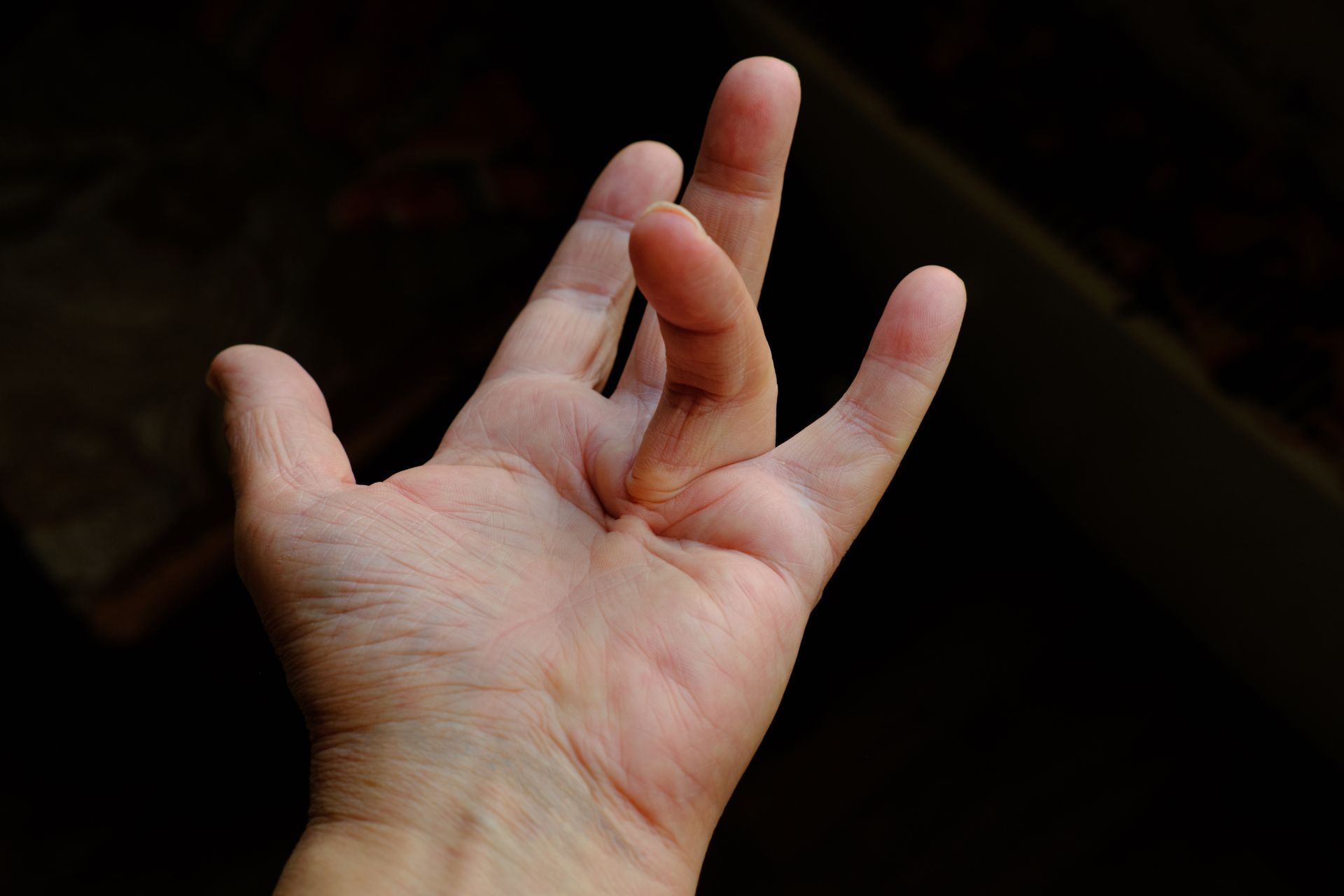
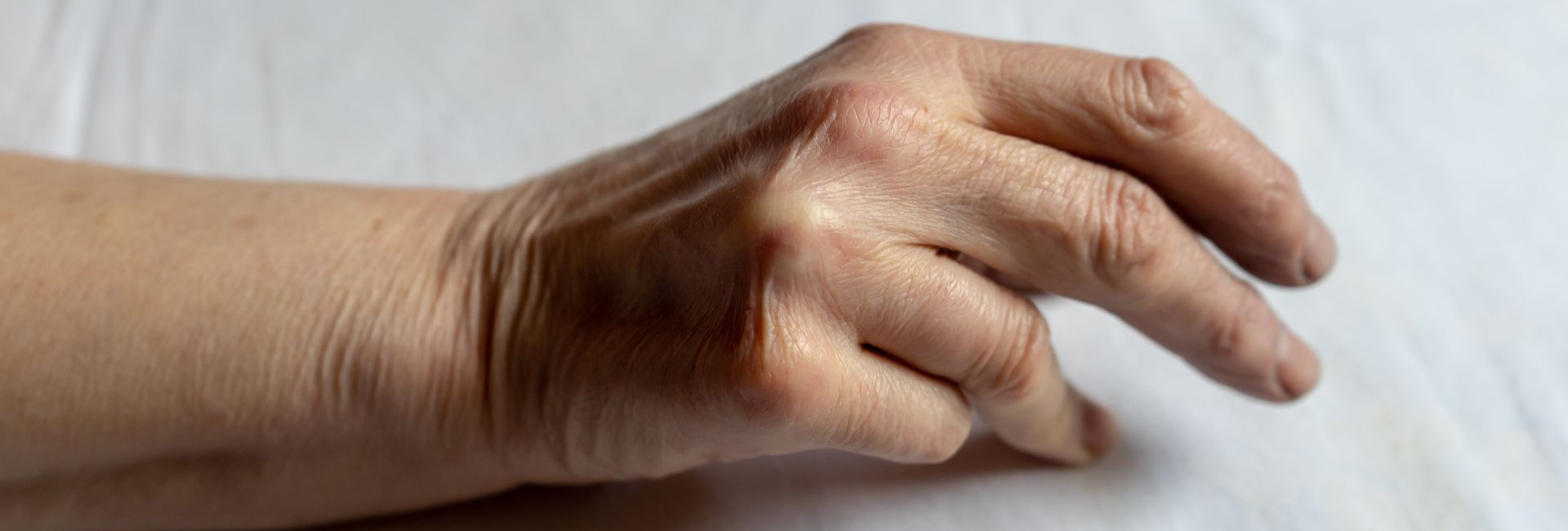
La maladie de Dupuytren est une pathologie chronique et évolutive de la main, caractérisée par une rétraction progressive des doigts vers la paume. Elle touche l’aponévrose palmaire, une membrane fibreuse située sous la peau de la paume, sans atteindre les tendons ni les nerfs. À mesure que la maladie progresse, elle peut gêner des gestes simples du quotidien, comme serrer la main ou enfiler un gant. La cause exacte de cette maladie reste partiellement inconnue, mais plusieurs facteurs favorisants ont été identifiés.
Qu’est-ce que l’aponévrose palmaire ?
L’aponévrose palmaire est un tissu conjonctif dense situé juste sous la peau de la paume. Elle assure un rôle de protection des structures profondes de la main (tendons fléchisseurs, nerfs, vaisseaux) et participe à la transmission des forces lors de la préhension. Dans la maladie de Dupuytren, cette membrane s’épaissit et forme progressivement des nodules puis des brides fibreuses, responsables de la rétraction progressive des doigts, notamment les quatrième et cinquième.
Les premiers signes de la maladie de Dupuytren
La maladie de Dupuytren débute souvent de manière discrète. Elle peut se manifester par un ou plusieurs nodules indolores dans la paume, parfois sensibles à la pression. Ces nodules évoluent ensuite en cordes fibreuses qui s’étendent vers les doigts et limitent leur extension. La flexion reste généralement conservée. Le test de la table (impossibilité de poser la main à plat) est un signe d’atteinte évoluée. La maladie de Dupuytren est souvent bilatérale mais d’intensité asymétrique.
Facteurs de risque et causes possibles
La cause exacte de la maladie de Dupuytren reste inconnue. Il ne s’agit pas d’une inflammation ni d’un traumatisme direct. Toutefois, plusieurs facteurs favorisants ont été identifiés.
Facteurs génétiques
La prédisposition héréditaire est bien documentée. Une mutation génétique encore mal identifiée entraînerait une anomalie de la prolifération des cellules fibroblastiques de l’aponévrose. La maladie est plus fréquente dans certaines familles et certaines origines ethniques, notamment en Europe du Nord. La transmission semble autosomique dominante à pénétrance variable.
Âge et sexe
La maladie de Dupuytren est plus fréquente chez les hommes de plus de 50 ans. Le risque augmente avec l’âge, et les formes sévères sont également plus fréquentes chez les hommes.
Comorbidités et facteurs environnementaux
Plusieurs affections ont été associées à la maladie :
- Diabète, en particulier le diabète de type 1,
- Épilepsie, possiblement en lien avec certains traitements (barbituriques),
- Hypercholestérolémie,
- Alcoolisme chronique,
- Tabagisme actif.
Les professions exposant à des microtraumatismes répétés de la paume (travail manuel intensif, usage prolongé de machines vibrantes) ont été évoquées comme facteurs aggravants, sans qu’un lien direct ne soit formellement établi.
Hypothèses physiopathologiques
La maladie résulte d’une prolifération anormale des myofibroblastes dans l’aponévrose palmaire. Ces cellules produisent un excès de collagène, en particulier de type III, responsable de la fibrose. Cette fibrose entraîne une perte d’élasticité et la formation de brides rétractiles. Le processus serait influencé par des facteurs génétiques, des stress mécaniques répétés, mais aussi des déséquilibres biochimiques locaux encore mal élucidés.
Évolution de la maladie
La progression est lente et imprévisible. Chez certains patients, les nodules restent stables pendant plusieurs années. Chez d’autres, la rétraction s’aggrave progressivement, entraînant une déformation irréductible des doigts, notamment de l’annulaire et de l’auriculaire. L’atteinte peut s’étendre à toute la main, voire au pied (maladie de Ledderhose) ou à la verge (maladie de La Peyronie).
Quand envisager un traitement ?
Le traitement n’est envisagé que lorsque la fonction est altérée, notamment lorsque le patient ne peut plus poser sa main à plat ou que la rétraction gêne la vie quotidienne. Il n’existe pas à ce jour de traitement permettant de stopper l’évolution spontanée de la maladie à un stade précoce.
Les options thérapeutiques
Aponévrotomie percutanée à l’aiguille
Technique mini-invasive réalisée en consultation, elle consiste à sectionner les brides rétractiles sous anesthésie locale à l’aide d’une aiguille. Elle est réservée aux formes peu étendues, avec un bon état cutané. Elle permet une récupération rapide, mais expose à un risque de récidive élevé car le tissu pathologique n’est pas retiré.
Aponévrectomie chirurgicale
Traitement de référence dans les formes avancées, il s’agit d’une intervention chirurgicale à ciel ouvert permettant de retirer les zones fibreuses anormales. Elle est pratiquée sous anesthésie loco-régionale, le plus souvent en ambulatoire. Le geste peut être complété par des lambeaux cutanés si la peau est trop rétractée. La rééducation post-opératoire est essentielle pour éviter la raideur et optimiser les résultats.
Orthèses et rééducation
Après chirurgie, une orthèse dynamique peut être portée la nuit pendant plusieurs semaines pour maintenir l’extension des doigts. La rééducation fonctionnelle permet de retrouver la souplesse et la mobilité articulaire, tout en prévenant les adhérences cicatricielles.
Risques de récidive
La maladie de Dupuytren reste une pathologie chronique. Le risque de récidive dépend de nombreux facteurs : âge, type de traitement, étendue initiale de la maladie, génétique. Une surveillance régulière permet de détecter rapidement une reprise évolutive et d’adapter la prise en charge.
Conclusion
La maladie de Dupuytren est une affection multifactorielle, souvent d’origine génétique, caractérisée par une fibrose progressive de l’aponévrose palmaire. Si la cause exacte reste incertaine, plusieurs facteurs de risque ont été identifiés. Le diagnostic est essentiellement clinique et la prise en charge repose sur des techniques chirurgicales adaptées au stade d’évolution. Un suivi régulier est recommandé, notamment après traitement, pour prévenir les récidives et préserver au mieux la fonction de la main.